La meilleure façon d’empêcher les complications de la circoncision est d’arrêter cette pratique. – Docteur Mitch Ryder

Sommaire :
- Introduction
- Les complications immédiates de la circoncision
- Les complications postopératoires de la circoncision
- Références
Introduction
La circoncision comporte des risques immédiats pour la santé et peut mener à de sérieuses complications même lorsqu’elle est réalisée par un professionnel de la santé dans un établissement spécialisé : le taux de complication est alors compris entre 0,4 et 2 %. [1] La Société allemande de chirurgie pédiatrique, s’appuyant sur une étude danoise de 2013, indique que les complications postopératoires peuvent atteindre 5 %.
En revanche, si la circoncision est réalisée en dehors de tout environnement médical, le taux de complication est largement supérieur et pourrait atteindre 35 % à 48 %. [1]
Mais l’on pourrait logiquement arguer que l’ablation du prépuce est une complication en soi. En effet, lorsque la circoncision n’est pas nécessaire sur le plan thérapeutique, le médecin n’intervient pas pour soigner un malade : il procède à l’ablation d’un tissu sain et fonctionnel qu’est le prépuce, supprimant ainsi la fonction normale du pénis. L’ablation d’un tissu sain sur un patient non consentant est en soi un dommage. Par conséquent, certains considèrent dans ce cas que le taux de complication est de 100 % : les hommes circoncis perdent leur prépuce et les fonctions qui y sont liées, et se retrouvent avec une cicatrice.
Il est important de garder à l’esprit que les complications qui découlent de circoncisions non thérapeutiques sont évitables : il suffirait de ne rien faire.
Le Dr Mark Reiss, vice-président exécutif de l’association Doctors Opposing Circumcision (Médecins opposés à la circoncision), donne sa vision des choses :
Les complications immédiates de la circoncision
Hémorragies
Le prépuce est fortement vascularisé, [2] c’est-à-dire qu’il contient de multiples vaisseaux sanguins.
L’ablation du prépuce entraine donc un risque d’hémorragie.
Il s’agit d’ailleurs de la complication la plus fréquente liée à la circoncision. [3]
Le nouveau-né est particulièrement vulnérable : son corps contient très peu de sang, [4] et même une petite perte peut causer de graves problèmes. [5-7]
Infections
La blessure provoquée par la circoncision peut s’infecter.
Plusieurs rapports font état d’une importante augmentation d’infections urinaires après la circoncision rituelle. [8-10]
Des infections pouvant être mortelles ont également été rapportées. [11-26]
Les infections peuvent aussi être propagées par le personnel de l’hôpital. [17, 27-31]
Le risque d’infection au Staphylococcus aureus résistant à la méticilline (SARM) est plus de dix fois plus élevé chez les garçons circoncis. [31]
Accidents chirurgicaux
La circoncision est une opération chirurgicale imprécise : il est difficile de juger quelle est la bonne quantité de peau à exciser (d’où des résultats très variables).
Un problème classique est l’ablation d’une trop grande quantité de peau [3] pouvant conduire à des érections douloureuses dans la vie future ou à des complications plus graves nécessitant une opération corrective par un spécialiste. [32-34]
> Fistule urétrale
Le médecin peut inintentionnellement effectuer une ouverture dans l’urètre lors de l’ablation du prépuce. Cette ouverture peut aussi résulter de la fermeture des « clamps » (outils utilisés pour pratiquer la circoncision). [35-37]
> Ablation du frein
Lors de la circoncision, seul le prépuce est censé être retiré.
Mais il arrive parfois que le frein soit malencontreusement excisé, ce qui entraîne une perte supplémentaire de sensibilité.
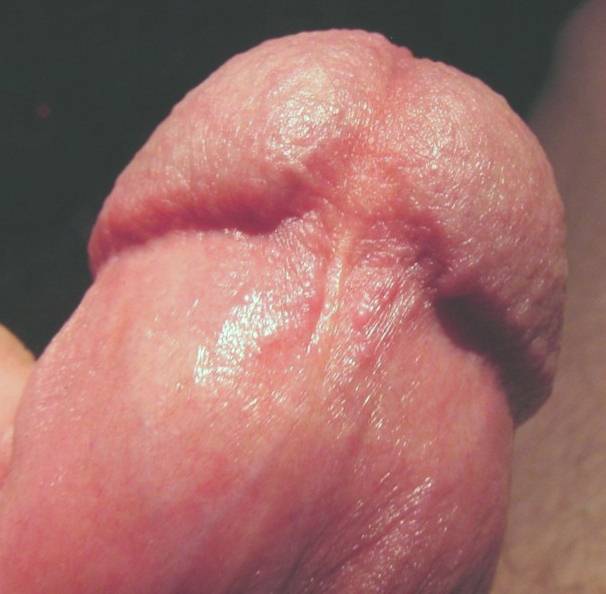
> Blessure ou perte du gland ou du pénis
Le circonciseur peut blesser voire couper une partie du gland ou du pénis par inadvertance. [38-45]
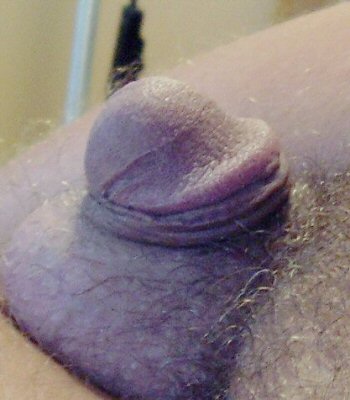
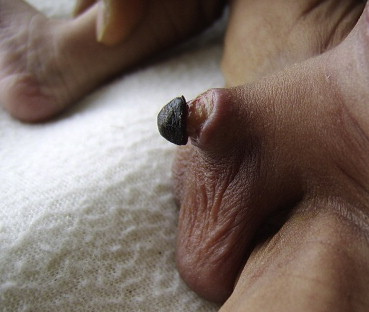
> Nécrose du gland ou du pénis
La nécrose est la mort d’un tissu organique. La circoncision peut conduire à la nécrose du gland ou du pénis. [44, 46-48]
Décès
Bien que cela soit rare, la circoncision peut entraîner la mort et cela même lorsqu’elle est pratiquée par un professionnel de la santé dans un établissement de soins.
Une étude publiée en 2010 indique que 117 nouveau-nés américains décèdent chaque année suite à des complications liées à leur circoncision, notamment des hémorragies, infections, arrêts cardiaques, réactions à l’anesthésie, etc. [49]
Et certains professionnels pensent que ce chiffre est sous-estimé : en effet, il arrive que le certificat de décès fasse uniquement mention de la complication qui a mené au décès (par exemple, une hémorragie), et occulte la cause de cette complication, à savoir la circoncision.
Selon le Docteur Denniston, tout décès qui a lieu dans les dix jours qui suivent la circoncision doit être considéré comme un décès suspect. [50]
Les explications de John Geisheker, directeur exécutif de Doctors Opposing Circumcision :
En 2018, après analyse d’une grande base de données américaine de nourrissons hospitalisés circoncis, Earp a retrouvé un taux de 2 décès pour 100 000 circoncisions. [95] Au Canada, une étude de 2021 retrouve un taux de 1,2 décès pour 100 000. [96]
Complications diverses
D’autres complications immédiates ont été rapportées :
- Embolie pulmonaire [86]
- Apnée (arrêt respiratoire) et vomissement [87, 88]
- Tachycardie et insuffisance cardiaque [89]
- Pneumothorax [90]
- Rupture gastrique [91]
Les complications postopératoires de la circoncision
Rétention urinaire
La circoncision peut provoquer une rétention urinaire (incapacité pour l’individu d’uriner alors qu’il a la vessie pleine). [3]
Elle peut résulter du choc opératoire, [51] des bandages utilisés lors de la circoncision rituelle [52, 53] ou encore du Plastibell, un outil utilisé pour la circoncision. [54]
Des complications sérieuses peuvent survenir. [9, 55-58]
La rétention urinaire n’existe pas chez les garçons intacts.
Ulcération méatique
Le prépuce protège le gland. Après circoncision, le gland est dénudé et exposé directement aux couches imbibées d’urine. Ceci provoque l’ulcération de l’ouverture de l’urètre et son infection. On estime qu’entre 8 et 31 % des enfants circoncis sont atteints d’une telle ulcération. [51]
L’ulcération méatique n’existe pas chez les garçons intacts.
Sténose du méat urinaire
La sténose du méat urinaire se caractérise par un rétrécissement de l’ouverture de l’urètre à l’extérieur du méat.
C’est une complication tardive courante qui touche les hommes circoncis. En effet, des études ont montré que la circoncision peut potentiellement entraîner un rétrécissement de l’urètre.
L’incidence de cette affection touche, suivant les études : 0,9 %, 2,8 %, 7,29 %, 9-10 % ou 11 % des hommes circoncis. [59-63]
La sténose du méat urinaire n’existe pas chez les garçons intacts.
Le lien entre la circoncision et ces complications méatiques est connu depuis au moins 1921. [64]
Infections urinaires
Plusieurs études montrent que plus de 50 % des infections urinaires surviennent dans les 12 à 14 jours suivant la circoncision rituelle. [8, 10, 65]
Phimosis post-circoncision
Les défenseurs de la circoncision invoquent très souvent le phimosis comme justification, bien que l’on sache aujourd’hui qu’un prépuce non rétractable est normal chez l’enfant.
De fait, la circoncision peut provoquer un phimosis en créant un rétrécissement du prépuce. [66] Un médecin doit de nouveau intervenir pour élargir la peau. [67]
Une étude de 2003 rapporte 2.9 % de phimosis chez des garçons circoncis. [68]
Adhésions et ponts de peau
Lors de la blessure infligée par la circoncision, le prépuce résiduel peut cicatriser sur le gland, conduisant à des adhésions qui peuvent former des ponts de peau. [92-94]
Cela peut conduire à des douleurs lors de l’érection ou à une courbure du pénis, en plus d’être inesthétique.
Une infirmière praticienne rapporte que 15 % des garçons circoncis observés durant sa carrière présentaient des adhésions et que 3 % d’entre eux avaient besoin d’une correction chirurgicale. [92]
Ces adhésions n’existent pas chez les garçons intacts.
D’autres photos sont disponibles sur cette page.
Pénis caché, enterré ou piégé
Si une grande partie de la peau du pénis est coupée, ce dernier peut disparaître sous la peau qui l’entoure. Ceci nécessite une intervention chirurgicale pour le faire sortir en ajoutant une peau supplémentaire. [69-74]

Hampe du pénis poilue
Si la circoncision est trop serrée, c’est-à-dire que trop de tissus ont été excisés, la peau entourant la base du pénis peut, lors de l’érection, remonter sur la hampe du pénis.
Celui-ci parait alors poilu (hairy shaft en anglais) et plus petit, les testicules remontant considérablement.
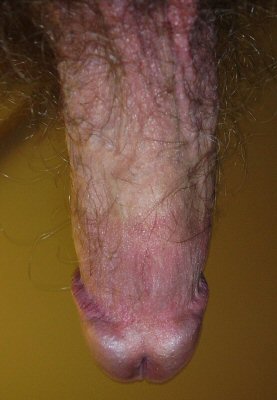
Dans une vidéo publiée en 2023, le Dr Sébastien Beley, urologue, décrit cette complication et présente un geste chirurgical de correction appelé phalloplastie ventrale. [97]
Formation de chéloïdes
Une chéloïde est une forme de cicatrice résultant d’une excroissance du derme au niveau d’une blessure guérie.
Des cas de chéloïdes ont été rapportés après une circoncision : elle nécessite une ablation et une réparation chirurgicale. [75-77]
Complications diverses
D’autres complications post-opératoires ont été rapportées :
- gangrène du pénis [48, 78, 79]
- gangrène du gland du pénis [44, 80]
- chordée (courbure du pénis) [81]
- kystes [82, 83]
- lymphoedème [82, 83]
- névromes [2]
- masse sous-cutanée [84]
- cancer [85]
Références
1. Castagnola C, Grapin-Dagorno C, Le Coz P, « Ethique professionnelle et circoncision rituelle », table ronde du congrès de l’AFU, Paris, 23 nov 2012.
2. Cold CJ, Taylor JR. The prepuce. BJU Int 1999;83 Suppl. 1:34–44.
3. Williams N, Kapila L. Complications of circumcision. Brit J Surg 1993;80:1231–6.
4. Smart J, Nolan T. (Editors). Paediatric Handbook, Sixth Edition. Victoria, Australia: Blackwell Science Asia, 2000: p. 82
5. Wetli CV. Case 93–1711. Autopsy of Demetrius Manker. Miami: Dade County Medical Examiner Department, June 23, 1993.
6. Hiss J, Horowitz A, Kahana T. Fatal haemorrhage following male ritual circumcision. J Clin Forensic Med 2000;7:32–4.
7. Newell TEC. Judgement of inquiry into the death of McWillis, Ryleigh Roman Bryan. Burnaby, B.C.: B.C. Coroner’s Service, Monday, 19 January 2004.
8. Cohen HA, Drucker MM, Vainer S, et al. Postcircumcision urinary tract infection. Clin Pediatr 1992;31(6):322–4.
9. Eason JD, McDonnell M, Clark G. Male ritual circumcision resulting in acute renal failure. BMJ 1994;309(6955):660–1.
10. Goldman M, Barr J, Bistritzer T, and Aladjem M. Urinary tract infection following ritual Jewish circumcision Isr J Med Sci 1996;32:1098–102.
11. Kirkpatrick BV, Eitzman DV. Neonatal septicemia after circumcision. Clin Pediatr 1971;13(9):767–8.
12. Scurlock JM, Pemberton PJ. Neonatal meningitis and circumcision. Med J Aust 1977;1(10):332–4.
13. Reuben MS. Tuberculosis following ritual circumcision. Arch Pediatr 1917;XXXIV:186–90.
14. Mahlberg FA, Rodermund OE, Muller RW. Ein Fall von Zirkumzision-stuberkulose. [A case of circumcision tuberculosis] Hautarzt 1977; 28: 424–5.
15. Rosenstein JL. Wound diphtheria in the newborn infant following circumcision: report of a case. J Pediatr 1941;18:657–8.
16. Sauer LW. Fatal staphylococcus bronchopneumonia following ritual circumcision. Am J Obstetr Gynecol 1943;46:583.
17. Nelson JD, Dillon HC Jr, Howard JB. A prolonged nursery epidemic associated with a newly recognized type of group A streptococcus. J Pediatr 1976;89:792–6.
18. Enzenauer RW, Dotson, C. Leonard T, et al. Increased incidence of neonatal staphylococcal pyoderma in males. Mil Med 1984;149(7):408.
19. Stranko J, Ryan ME, Bowman AM. Impetigo in newborn infants associated with a plastic bell clamp circumcision. Pediatr Infect Dis J 1986;5:597–9.
20. Enzenauer RW, Dotson CR, Leonard T, et al. Male predominance in persistent staphylococcal colonization and infection of the newborn. Hawaii Med J 1985;44(10):389–90, 392, 394–6.
21. Uwyyed K, Korman SH, Bar Oz B, Vromen A. Scrotal abscess with bacteremia caused by Salmonella group D after ritual circumcision. Pediatr Infect Dis J 1990;9:65–6.
22. Paediatric Death Review Committee: Office of the Chief Coroner of Ontario.Circumcision: a minor procedure? Paediatr Child Health 2007;12(4):311–2.
23. Woodside, Jeffrey R. Necrotizing fasciitis after neonatal circumcision. Am J Dis Child (Chicago) 1980:134(3):301–2.
24. Woodside JR. Circumcision disasters. Pediatrics 1980; 65:1053–4.
25. Bliss DP, Healey PJ, Waldhausen JHT. Necrotizing fasciitis after Plastibell circumcision. J Pediatr 1997;31:459–62.
26. Sussman SJ, Schiller RP, Shashikumar VL. Fournier’s syndrome. Report of three cases and review of the literature. Am J Dis Child 1978 Dec;132(12):1189–91.
27. Zafar AB, Butler RC, Reese DJ, et al. Use of 0.3% triclosan (Bacti-Stat) to eradicate an outbreak of methicillin-resistant Staphylococcus aureus in a neonatal nursery. Am J Infect Control 1995;23(3):200–8.
28. Hoffman KK, Weber DJ, Bost R, Rutala WA. Neonatal Staphyloccus aureus pustulous rash outbreak linked by molecular typing to colonized healthcare workers. Infect Control Hosp Epideminol 2000;21(2):136.
29. Rabin R. Mysterious Crop of Staph: Newborns, moms infected after stay at St. Catherine’s. Newsday, Long Island, New York, 9 October 2003.
30. Bratu S, Eramo A, Kopec R, et al. Community-associated methicillin-resistant Staphylococcus aureus in hospital nursery and maternity units. Emerg Infect Dis 2005,11(6): Available from http://www.cdc.gov/ncidod/EID/vol11no06/04-0885.htm
31. Nguyen DM, Bancroft E, Mascola L, et al. Risk factors for neonatal methicillin-resistant Staphylococcus aureus infection in a well-infant nursery. Infect Control Hosp Epidemiol 2007;28(4):406–11.
32. Wilson CL, Wilson MC. Plastic repair of the denuded penis. South Med J 1959;52:288–90.
33. Smey P. Penile denudation injuries after circumcision. J Urol 1985;134:1220.
34. Sotolongo JR Jr, Hoffman S, Gribetz ME. Penile denudation injuries after circumcision. J Urol 1985;133(1):102–3.
35. Johnson S. Persistent urethral fistula following circumcision: report of a case. US Naval Med Bull 1949;49:120–2.
36. Lackey JT, Mannion RA, Kerr JE. Urethral fistula following circumcision. JAMA 1968;206:2318.
37. Baskin LS, Canning DA, Snyder III HM, Duckett JW Jr. Surgical repair of urethral circumcision injuries. J Urol 1997;158(6):2269–71.
38. Lerner BL. Amputation of the penis as a complication of circumcision. Med Rec Ann 1952;46:229–31.
39. Yilmaz AF, Sarikaya S, Yildiz S, et al. Rare complication of circumcision: penile amputation and reattachment. Eur Urol (Basel) 1993; 23(3): 423–4.
40. Audry G, Buis J, Vazquez MP, Gruner M. Amputation of penis after circumcision–-penoplasty using expandable prosthesis. Eur J Pediatr Surg 1994;4:44-5.
41. Hanukoglu A, Danielli L, Katzir Z, Gorenstein A, Fried D. Serious complications of routine ritual circumcision in a neonate: hydro ureteronephrosis, amputation of glans penis, and hyponatraemia. Eur J Pediatr 1995;154:314–5.
42. Gluckman GR, Stoller ML, Jacobs MM, Kogan BA. Newborn penile glans amputation during circumcision and successful reattachment. J Urol 1995;133(3) Part 1:778–9.
43. Strimling BS. Partial amputation of glans penis during Mogen clamp circumcision. Pediatrics 1996;97(6):906–7.
44. Rosefsky JB Jr. Glans necrosis as a complication of circumcision. Pediatrics 1967;39(5):774–6.
45. Bradley SJ, Oliver GD, Chernick AB. Experiment of nurture: ablatio penis at 2 months, sex reassignment at 7 months, and a psychosexual follow-up in young adulthood. Pediatrics 1998;102(1):e9.
46. Stefan H. Reconstruction of the penis after necrosis due to circumcision burn. Eur J Pediatr Surg 1994;4:40–3.
47. Pearlman CK. Caution advised on electrocautery circumcisions. Urology 1982;19:453.
48. Ahmed S, Shetty SD, Anandan N, Patil KP, Ibrahim AIA. Penile reconstruction following post-circumcision penile gangrene. Pediatr Surg Int 1994;9:295–6.
49. Bollinger D. Lost boys: An estimate of U.S. circumcision-related deaths. Thymos: Journal of Boyhood Studies 2010; 4(1):78-90. DOI: 10.3149/thy.0401.78.
50. Denniston: Circumcision: an iatrogenic epidemic, p. 106.
51. Aldeeb Abu-Sahlieh, Sami A.: Circoncision masculine – circoncision féminine: débat religieux, médical, social et juridique, p. 222.
52. Berman W. Urinary retention due to ritual circumcision. Pediatrics 1975;56:62.
53. Horowitz J, Schussheim A, Scalettar HE. Letter: Abdominal distension following ritual circumcision. Pediatrics 1976;57:579.
54. Mihssin N, Moorthy K, Houghton PW. Retention of urine: an unusual complication of the Plastibell device. BJU Int 1999;84(6):745.
55. Lee LD, Millar AJW. Ruptured bladder following circumcision using Plasticbell device. Br J Urol 1990;65:216–7.
56. Frand M, Berant, N, Brand N, Rotem Y. Complication of ritual circumcision in Israel. Pediatrics 1974;54:521.
57. Ly L, Sankaran K. Acute venous stasis and swelling of the abdomen after circumcision. Can Med Assoc J 2003;169(3):216–7.
58. Paediatric Death Review Committee: Office of the Chief Coroner of Ontario.Circumcision: a minor procedure? Paediatr Child Health 2007;12(4):311–2.
59. R.A. Yegane, Late complications of circumcision in Iran, Pediatr Surg Int, vol. 22, no 5, May 2006, p. 442–445.
60. D.M Griffiths, A prospective survey of the indications and morbidity of circumcision in children, Eur Urol, vol. 11, no 3, 1985, p. 184–7.
61. R.S. Van Howe, Incidence of meatal stenosis following neonatal circumcision in a primary care setting, Clin Pediatr (Phila), vol. 45, no 1, 2006, p. 49–54.
62. Angel, C.A., Meatal stenosis, eMedicine, 12 juin 2006. Consulté le 7 septembre 2008.
63. Stenram A, Malmfors G, Okmian L, Circumcision for phimosis: a follow-up study, Scand. J. Urol. Nephrol., vol. 20, no 2, 1986, p. 89–92.
64. Brennemann J. The ulcerated meatus in the circumcised child. Am J Dis Child 1921;21:38–47.
65. Menahem S. Complications arising from ritual circumcision: pathogenesis and possible prevention. Isr J Med Sci 1981;17(1):45–8.
66. Redman JF, Schriber LJ, Bissada NK. Postcircumcision phimosis and its management. Clin Pediatr 1975;14:407–9.
67. Leitch IOW. Circumcision – a continuing enigma. Aust Paediatr J 1970;6:59–65.
68. Blalock HJ, Vemulakonda V, Ritchey ML, Ribbeck M. Outpatient management of phimosis Following newborn circumcision. J Urol 2003;169(6):2332–4.
69. Stewart DH. The toad in the hole circumcision — a surgical bugbear. Boston Med Surg J 1924;191:1216–8.
70. Talarico RD, Jasaitis JE. Concealed penis: a complication of neonatal circumcision. J Urol 1973;110:732–3.
71. Kon M. A rare complication following circumcision: the concealed penis. J Urol 1983;130:573–4.
72. Radhakrishnan J, Reyes HM. Penoplasty for buried penis secondary to « radical » circumcision. J Pediatr Surg 1984;19:629–31.
73. Bergeson PS, Hopkin RJ, Bailey RB, et al. The inconspicious penis. Pediatrics 1993;92:794–9.
74. Raboei L. Surgical management of a concealed penis. Saudi Med J 2003;24(5):S50.
75. Warwick DJ, Dickson WA. Keloid of the penis after circumcision. Postgrad Med J 1993;69(809):236–7.
76. Gürünlüoglu R, Bayramiçli M, Numanoglu A. Two patients with penile keloids: A review of the literature. Ann Plast Surg 1997;39:662–5.
77. Eldin US. Post-circumcision keloid – a case report. Annals of Burns and Fire Disasters 1998;XII(3):174.
78. Hamm WG, Kanthak FF. Gangrene of the penis following circumcision with high frequency current. South Med J 1949;42:657–9.
79. Thorek P, Egel P. Reconstruction of the penis with split-thickness skin graft: a case of gangrene following circumcision for acute balanitis. Plast Reconst Surg 1949;4:469–72.
80. Sterenberg N, Golan J, Ben-Hur N. Necrosis of the glans penis following neonatal circumcision. Plast Reconstr Surg 1981;68:237–9.
81. Kaplan GW. Circumcision: An overview. Curr Prob Pediatr 1977:7:1–33.
82. Shulman J, Ben-Hur N, and Neuman Z. Surgical complications of circumcision. Am J Dis Child 1964;127:149.
83. Yildirim S, Taylan G, Akoz T. Circumcision as an unusual cause of penile lymphedema (letter). Ann Plast Surg 2003;50(6):665–6.
84. Atikeler MK, Onur R., Gecit I., et al. Increased morbidity after circumcision from a hidden complication. BJU Int 2001;88(9):938–40.
85. Bissada NK, Morcos RR, el-Senoussi M. Post-circumcision carcinoma of the penis. I. Clinical aspects. J Urol 1986;135(2):283–5.
86. Curtis JE. Circumcision complicated by pulmonary embolism. Nurs Mirror Midwives J 1971;132:28–30.
87. Fleiss PM, Douglass J. The case against neonatal circumcision. Brit Med J 1979;2(6189):554.
88. Lander J, Brady-Freyer B, Metcalfe JB, et al. Comparison of ring block, dorsal penile nerve block, and topical anesthesia for neonatal circumcision. JAMA 1997; 278:2158–62.
89. Mor A, Eshel G, Aladjem M, et al. Tachycardia and heart failure after circumcision. Arch Dis Child 1987;62:80–1.
90. Auerbach MR, Scanlon JW. Recurrence of pneumothorax as a possible complication of circumision. J Pediatr 1978:132:583.
91. Connelly KC, Shropshire LC, Salzberg A. Gastric rupture associated with prolonged crying in a newborn undergoing circumcision. Clin Pediatr 1992;31(9):560–1.
92. Gracely–Kilgore KA. Penile adhesion: the hidden complication of circumcision. Nurse Pract 1984;9(5):22–4.
93. Saihaye VU, Goswami AK, Sharma SK. Skin bridge – a complication of paediatric circumcision. Br J Urol 1990;66:214.
94. Ponsky LE, Ross JH, Knipper N, Kay R. Penile adhesions after neonatal circumcision. J Urol 2000;164(2):495–6.
95. Earp BD, Allareddy V, Allareddy V, Rotta AT. Factors associated with early deaths following neonatal male circumcision in the United States, 2001 to 2010. Clin Pediatr (Phila). 2018 Aug 1:9922818790060. [Epub ahead of print]
96. Schroder A, Farhat WA, Chaiasson D, Wilson GJ, Koyle MA. Serious and fatal complications after neonatal circumcision. Eur Urol Focus. 2021 Dec 29;S2405-4569(21)00316-3.
97. Plastie pour verge palmée, vidéo du Dr Sébastien Beley, 2023
Dernière mise à jour : 22/10/2025
