Le pénis peut être affecté par différents troubles de la santé pour lesquels la posthectomie (circoncision pour raison médicale) est trop souvent recommandée. Il existe pourtant une gamme de traitements bien moins invasifs, dommageables et coûteux que l’ablation radicale du prépuce.
Avertissement : cet article traite uniquement des troubles urologiques pour lesquels la circoncision est encore recommandée par certains professionnels de santé au début du XXIe siècle.
Cet article fait partie du dossier Santé du pénis.

Sommaire
1. Balanite, posthite et balanoposthite
2. Infection urinaire
3. Paraphimosis
4. Sténose préputiale (phimosis)
5. XXIe siècle : la circoncision plus jamais nécessaire médicalement chez l’enfant ?
6. Troubles de la santé du pénis à l’âge adulte
a. Frein trop court
b. Prépuce non rétractable
7. Circoncision et éthique médicale
a. Le cas particulier de la circoncision néonatale et des États-Unis
b. Le cas de la circoncision d’enfant pratiquée sans raison médicale
8. La circoncision blesse aussi les professionnels de santé
9. Que faire si mon fils a été circoncis ?
10. Résumé
11. Références
Balanite, posthite et balanoposthite
Définition
Une balanite est une inflammation du gland, une posthite une inflammation du prépuce. Dans la pratique, les deux zones sont souvent affectées simultanément et on parle alors de balanoposthite. [1]
Causes :
– irritation mécanique (frottement) ou chimique (p. ex. : couche souillée, savon, produits chimiques de piscine) ;
– infection bactérienne, fongique, virale ou parasitaire ;
– maladies de la peau. [1-3]
Les causes les plus fréquentes sont les infections fongiques et les irritations chimiques. [3]
La mauvaise pratique qu’est le décalottage forcé peut aussi être responsable d’inflammation du prépuce ou du gland chez l’enfant. [4]
Symptômes possibles :
– taches rouges ou blanches ;
– ulcérations ;
– gonflement ;
– écoulement au niveau du méat urinaire ;
– odeur inhabituelle ;
– démangeaisons, inconfort voire douleurs ;
– difficultés à uriner (dysurie). [1,3]
Diagnostic
La cause de l’inflammation doit être soigneusement identifiée pour prescrire un traitement adapté. [4] Un bilan complet peut nécessiter une analyse d’urine, des cultures et une biopsie. [5]
Traitement
Lorsque l’inflammation est d’origine mécanique ou chimique, il faut stopper l’exposition aux éléments irritants [3] ; un émollient peut être appliqué. [1]
En cas d’infection : antifongique, antibiotique ou antiparasitaire. [1,3]
En cas de maladie de la peau : application d’une crème aux stéroïdes. [1]
Dans la Ligne directrice européenne 2013 pour la prise en charge de la balanoposthite, [1] la doctoresse Sarah Edwards et son équipe considèrent la posthectomie comme une option dans les cas suivants uniquement :
– lichen scléreux et lichen plan : l’application de stéroïdes topiques est le traitement recommandé en première intention, la posthectomie n’est indiquée qu’en cas d’échec ;
– balanoposthite non spécifique : balanoposthite d’origine inconnue et résistante aux traitements topiques et oraux ;
– balanite de Zoon (ne concerne que les hommes d’un certain âge). Des préparations topiques de stéroïdes et un traitement au laser sont d’autres options.
En cas de balanite ou de posthite, la circoncision n’est donc jamais un traitement de première intention chez l’enfant. [1] De plus, une étude de 2015 induit que la circoncision ne serait plus jamais médicalement nécessaire chez l’enfant.
Prévention
Chez l’enfant : ne pas décalotter ni nettoyer sous le prépuce, éviter le savon sur le pénis ainsi que les bains moussants ; un rinçage du pénis à l’eau claire et tiède suffit (voir partie 3).
Chez l’adulte : lors de la toilette, décalotter le pénis et rincer à l’eau claire. Le savon ou le gel douche sont déconseillés. Si vous souhaitez en utiliser, favorisez des produits avec un pH neutre (voir partie 3).
À tout âge : éviter les matières qui peuvent irriter la peau et retenir la transpiration, ce qui favorise la prolifération de microbes. [6]
Le cas de la balanite xérotique oblitérante (BXO) / lichen scléro-atrophique (LSA)
La balanite xérotique oblitérante (BXO) ou lichen scléro-atrophique (LSA), est une maladie de peau d’origine inconnue qui touche principalement les zones génitales de l’homme et de la femme. [7,8]
Chez l’homme, une BXO/LSA se distingue par des taches blanches sur le gland et souvent sur le prépuce. [1]

Pénis affecté par une BXO/LSA
Les complications possibles de la BXO/LSA sont notamment une sténose préputiale, une sténose urétrale et, chez l’adulte, un carcinome épidermoïde. [1,5]
La BXO/LSA était autrefois considérée comme une indication absolue pour la circoncision, mais ce n’est plus le cas depuis le début du XXIe siècle : le traitement de première intention est à présent l’application de crèmes aux stéroïdes. [1,5,7] D’autres traitements montrant une certaine efficacité sont les immunomodulateurs topiques et le laser au dioxyde de carbone. [5]
Dans une vidéo publiée en 2022 (voir ci-dessous), le Dr Sébastien Beley, urologue, explique : « Désormais, comme cela est déjà pratiqué régulièrement pour le lichen scléreux au niveau de la vulve des femmes, il est possible d’utiliser le PRP [Plasma Riche en Plaquettes] pour traiter le lichen scléreux des organes génitaux de l’homme, et notamment le lichen scléreux du prépuce. » Il présente la circoncision comme une option « en dernier recours, en cas d’échec des traitements locaux ». [52]
Pour les professionnels
Pour plus d’informations, les professionnels de santé peuvent se référer au document suivant : 2013 European guideline for the management of balanoposthitis.
Infection urinaire
Définition
Infection bactérienne des voies urinaires :
– basses : affecte la vessie (cystite), l’urètre (urétrite), la prostate (prostatite), l’épididyme (épididymite) ;
– hautes : affecte les reins (pyélonéphrite). [9]
Causes
La plupart des infections urinaires sont causées par une bactérie intestinale, l’Escherichia coli. [10] Les femmes sont plus sujettes aux infections urinaires en raison de la proximité du méat urétral et de l’anus, et d’un urètre plus court. [11]
Chez les garçons, la mauvaise pratique qu’est le décalottage forcé favorise l’entrée de bactéries et peut entraîner une infection urinaire. [12,13]
Chez l’homme jeune, les infections urinaires sont rares et plus fréquemment causées par des bactéries sexuellement transmissibles. [14] Chez l’homme à partir de 50 ans, l’hypertrophie bénigne de la prostate (grossissement naturel de la prostate) peut entraîner une difficulté à vider la vessie, ce qui peut entraîner une multiplication des bactéries dans les urines non évacuées. [14]
Certaines malformations des voies urinaires ou de la colonne vertébrale peuvent entraîner des infections urinaires à répétition. [15]
Symptômes possibles
Chez le nourrisson et le jeune enfant :
– fièvre ;
– frissons ;
– irritabilité ;
– troubles digestifs : vomissements, diarrhée, douleurs abdominales, perte d’appétit ;
– stagnation de la courbe de poids ;
– altération de l’état général. [6,10,11,15]
Chez l’enfant plus âgé et l’adulte :
– sensation de brûlure lors de la miction ;
– besoin urgent et irrépressible d’uriner (urgenturie) ;
– envie d’uriner plus fréquente, en plus petite quantité (pollakiurie) ;
– miction involontaire (énurésie) même après être devenu propre ;
– fièvre ;
– frissons ;
– douleur dans le bas-ventre ou dans le bas du dos ;
– urine malodorante, trouble ou qui contient du sang (hématurie) ;
– difficultés à uriner (dysurie). [6,10,11,15]
Diagnostic
Le diagnostic d’infection urinaire repose sur la bandelette urinaire lors de la phase initiale de la prise en charge, sur l’examen cytobactériologique des urines (ECBU), voire une hémoculture ou une échographie des voies urinaires par voie sus-pubienne dans certains cas. [10]
Il est important de s’assurer d’un diagnostic précis : la Société canadienne de pédiatrie signalait en 2014 que « le surdiagnostic d’infection urinaire est courant [chez les nourrissons et les enfants], ce qui entraîne une surutilisation d’antibiotiques et des imageries inutiles. » [16]
Traitement
L’infection urinaire se traite avec des antibiotiques. [10-15]
Une hospitalisation peut s’avérer nécessaire dans certains cas, notamment en cas de pyélonéphrite et chez l’enfant de moins de 3 mois ; la prise d’antibiotique peut alors se faire par voie intraveineuse. [10]
En présence d’une rétention aiguë d’urines (impossibilité complète d’uriner), le drainage (écoulement) des urines est impératif, classiquement par un cathéter sus-pubien. [10]
Boire de l’eau plus qu’à l’habitude aide à la guérison : cela favorise l’élimination des bactéries par drainage. [11]
Certains médecins recommandent la circoncision en cas d’infection urinaire récurrente, mais le site spécialisé Circumcision Information and Resource Pages (CIRP) affirme qu’il n’existe aucune preuve médicale pour soutenir cette recommandation et explique :
« Les infections urinaires (IU) récurrentes sont liées à des anomalies congénitales des voies urinaires supérieures. McCracken préconise une investigation radiographique ou échographique. En outre, selon une étude récente réalisée sur des souris, l’Escherichia Coli à pili de type P (organisme à l’origine de près de 85 pourcents des IU) est capable de s’enfouir dans les tissus profonds de la vessie ou de créer une capsule, échappant ainsi aux antibiotiques. Les infections récurrentes peuvent en réalité être des récidives de l’infection initiale plutôt que de nouvelles infections provenant de l’appareil génital externe. Si l’E. Coli se comporte de la même manière chez les humains, alors la circoncision ne serait d’aucune utilité pour prévenir la récurrence de ces infections. » [12, T.d.A]
Prévention
Chez l’enfant spécifiquement :
– ne pas décalotter ni nettoyer sous le prépuce, éviter le savon sur le pénis ainsi que les bains moussants ; un rinçage du pénis à l’eau claire et tiède suffit (voir partie 3) ;
– l’allaitement a un effet protecteur contre les infections et cet effet continue même après le sevrage ; [12,13]
– la cohabitation (contact mère-bébé, rooming-in) permet aux bactéries de la mère de coloniser la peau et les muqueuses du nourrisson. Le prépuce ainsi que les autres surfaces cutanées et muqueuses du nourrisson doivent entrer en contact avec la peau de la mère afin que cette dernière lui transmette sa flore et déclenche les défenses immunitaires naturelles de l’enfant ; [12,13]
– changer fréquemment la couche ; [15]
– lors de l’installation d’une couche, le Dr Beaugé préconise d’orienter le pénis vers le nombril plutôt que vers l’anus, pour éviter le contact avec les selles (voir partie 3).
Chez l’enfant et l’adulte :
– ne pas utiliser de savon ou de gel douche pour nettoyer le pénis, ou utiliser des produits avec un pH neutre ; de même, éviter les bains moussants (voir partie 3) ;
– boire suffisamment d’eau ; [6,11]
– ne pas se retenir en cas d’envie d’uriner (cela favorise la multiplication des bactéries) et bien vider sa vessie ; [6,11,15,17]
– après la selle, essuyer les fesses d’avant en arrière (à l’opposé du sexe) ; [6,11,15]
– éviter les matières synthétiques qui peuvent irriter la peau, favoriser la transpiration et donc la prolifération de microbes ; [6]
– lutter contre la constipation (la stagnation des selles au niveau du rectum favorise la prolifération des microbes), notamment grâce à un régime alimentaire riche en fibres végétales ; [6,11,15,17]
– en cas d’infections urinaires fréquentes, des antibiotiques peuvent être prescrits à titre préventif à faible dose (antibiothérapie prophylactique). [11]
Chez l’adulte spécifiquement :
– uriner immédiatement après un rapport sexuel pour drainer les bactéries ; [11]
– utiliser un préservatif avec tout-e nouveau/nouvelle partenaire sexuel-le. [11]
Pour les professionnels
Pour plus d’informations, les professionnels de santé peuvent se référer au chapitre « Infections urinaires de l’enfant et de l’adulte » du Référentiel du Collège Français des Urologues, disponible sur le site de l’Association Française d’Urologie. [10]
Paraphimosis
Définition
Le paraphimosis se définit comme l’étranglement du gland par le prépuce rétracté qui ne peut pas revenir à sa position initiale. Il s’agit d’une urgence médicale. [5]
Cause
Un paraphimosis survient généralement à la suite de la mauvaise pratique du décalottage forcé. [5]
Symptômes
Gonflement des tissus, douleur. [18]
En cas extrême, interruption de la circulation sanguine (ischémie) du gland avec nécrose. [5]
Diagnostic
Examen visuel : le paraphimosis est effectif lorsque le prépuce ne peut plus être ramené sur le gland. [18]
Traitement
Dans la plupart des cas, un paraphimosis peut être traité à l’aide d’une technique manuelle : les pouces sont utilisés pour repousser le gland vers le corps, tandis que l’index et le majeur de chaque main amène le prépuce dans le sens opposé. [5]
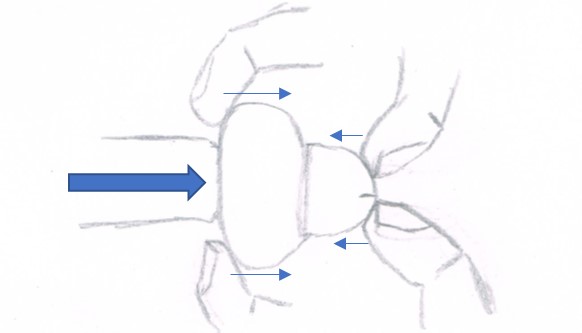
Réduction manuelle d’un paraphimosis [19]
Les professionnels de santé peuvent se référer à cette vidéo explicative réalisée par The New England Journal of Medicine.
Dans de rares cas où le paraphimosis ne peut pas être réduit manuellement, une incision est nécessaire et peut ensuite être suivie d’une plastie du prépuce. [5]
Prévention
Ne pas décalotter l’enfant ni faire pression sur lui pour qu’il se décalotte (voir partie 2).
Le docteur John Warren explique que « l’éducation sur le soin approprié du prépuce est le moyen le plus efficace de prévenir le paraphimosis. » [20]
Sténose préputiale (phimosis*)
* nous montrons en partie 5 que le terme phimosis doit être banni du vocabulaire médical
Définition
Rétrécissement de l’orifice préputial qui rend impossible toute rétraction du prépuce (voir partie 5).
> À ne pas confondre avec un prépuce non rétractable, normal chez l’enfant (voir partie 1).
Causes
Le décalottage forcé est la cause la plus fréquente de sténose préputiale. [2,21] Cette mauvaise pratique risque en effet de blesser le prépuce qui deviendra plus dur et moins élastique qu’à l’origine (voir partie 2).
Hors mauvaise pratique, une sténose prépuciale peut survenir suite à une rare maladie de peau (voir BXO/LSA).
Symptômes
Suite à un décalottage forcé : anneau cicatriciel fibreux, épais, peu ou pas extensible. [21]
En cas de BXO/LSA : anneau blanchâtre de peau sclérotique durcie à l’extrémité du prépuce. [22]
Diagnostic
Suite à un décalottage forcé : examen visuel.
En cas de suspicion de BXO/LSA : une biopsie est nécessaire pour confirmer le diagnostic. [7]
Traitement
Suite à un décalottage forcé : crème aux stéroïdes en première intention, préputioplastie en cas d’échec. [23]
En cas de BXO/LSA : voir plus haut.
Prévention
Ne pas décalotter l’enfant ni faire pression sur lui pour qu’il se décalotte (voir partie 2).
XXIe siècle : la circoncision plus jamais nécessaire médicalement chez l’enfant ?
Au tournant du XXIe siècle, de nombreuses études ont montré que des alternatives moins invasives et dommageables que la circoncision existent généralement en cas de troubles de la santé du pénis : des traitements médicamenteux tout d’abord et, en cas d’échec, des traitements chirurgicaux qui sauvegardent le prépuce. [5,22]
En 2015, le docteur Binet et son équipe ont publié une étude [23] dans laquelle ils présentent une nouvelle technique de préputioplastie comme alternative à la circoncision chez les enfants en cas de « phimosis résistant à un traitement médical premier ». Sur les 32 enfants au prépuce scléreux (moyenne d’âge 7,9 ans), cette nouvelle technique de préputioplastie s’est avérée efficace dans 100 % des cas. Les chercheurs soulignent également un résultat esthétique excellent chez tous leurs sujets.
Bien que plus de recherche soit nécessaire, de telles découvertes laissent penser que l’ablation radicale du prépuce ne serait plus jamais médicalement nécessaire chez l’enfant.
Attention aux traitements inutiles !
Il est fréquent que le diagnostic de « phimosis » soit posé chez l’enfant, à tort, ce qui entraîne des traitements inutiles. Des spécialistes s’en inquiètent :
– plusieurs études ont testé l’efficacité de dermocorticoïdes sur des enfants au prépuce non rétractable alors que cette non rétractabilité était due à un développement non achevé du pénis, pas à une pathologie ; [5]
– des décalottages sont infligés à de nombreux enfants ;
– et certains subissent une chirurgie pouvant aller jusqu’à la circoncision, alors que leur pénis est sain. [5,23]
Ces maltraitances sont rendues possibles par la confusion autour du mot « phimosis » (voir partie 5).
Troubles de la santé du pénis à l’âge adulte
Frein trop court
Le frein du pénis est parfois trop court, ce qui peut restreindre le mouvement du prépuce et occasionner une traction du gland vers le bas, perturbant ainsi l’activité sexuelle. [24]
Un frein trop court peut se traiter à l’aide d’une plastie du frein (frénuloplastie). [2,24]
Prépuce non rétractable
Chez l’homme pour qui le prépuce n’est pas devenu spontanément rétractable et qui en est gêné, plusieurs solutions existent.
> Dilatation manuelle du prépuce
Des exercices pour assouplir le prépuce peuvent être menés quotidiennement : voir par exemple les conseils de la doctoresse Catherine Solano. [25]
Le docteur Michel Beaugé a observé, chez ses patients au prépuce non rétractable, une pratique masturbatoire différente de celle qui consiste habituellement à ramener le prépuce vers la base du pénis. En leur conseillant de modifier leur pratique en ce sens, le docteur Beaugé a observé que l’orifice préputial s’élargissait et que le décalottage devenait possible en trois semaines maximum. [26]
> Dilatation du prépuce à l’aide d’un dispositif
Certaines sociétés ont conçu des dispositifs de dilatation du prépuce, comme Glansie, Novoglan, PhimoStop, ou encore Phimocure. Le site Phimosis ABC leur a consacré une page.
L’exemple de Phimostop – Voir la vidéo sur YouTube
Note : Droit au Corps ne fait la promotion d’aucun produit ou site commercial.
Dans une vidéo publiée en 2021 (voir ci-dessous), le Dr Sébastien Beley, urologue, explique cette méthode. [53]
> Application d’un dermocorticoïde [27]
Les dermocorticoïdes sont des médicaments utilisés dans le traitement local de plusieurs affections dermatologiques.
> En dernier recours : plastie du prépuce (préputioplastie)
Contrairement à la circoncision, cette opération a pour avantage de conserver le prépuce et permet un rétablissement plus simple, plus rapide et moins douloureux. [5,27]
Circoncision et éthique médicale
Toute modification d’organe sexuel pratiquée sur un individu sans son consentement libre et éclairé, et sans motif médical très sérieux, est contraire à l’éthique médicale. Cela est d’autant plus vrai pour l’ablation du prépuce, la circoncision pouvant engendrer des souffrances lourdes, pour la vie entière.
De nos jours, l’essentiel des circoncisions vont à l’encontre de l’éthique médicale, soit parce qu’elles sont pratiquées en l’absence de pathologie, soit parce qu’il existe des alternatives bien moins dommageables. En ce qui concerne les enfants, un taux de circoncision respectueux de l’éthique médicale devrait être de l’ordre de 0 %.
En France, le code de déontologie médicale stipule :
Article 40 : Le médecin doit s’interdire, dans les investigations et interventions qu’il pratique comme dans les thérapeutiques qu’il prescrit, de faire courir au patient un risque injustifié. [28]
Article 41 : Aucune intervention mutilante ne peut être pratiquée sans motif médical très sérieux et, sauf urgence ou impossibilité, sans information de l’intéressé et sans son consentement. [29]
De son côté, le Comité d’éthique médicale de l’Association Médicale Britannique écrit en 2004 :
« Les techniques inutilement invasives sont à proscrire s’il existe une alternative moins invasive et tout aussi efficace. Il est important que les médecins se tiennent informés et veillent à ce que le choix d’une intervention invasive soit scientifiquement fondé. Il serait en effet contraire à l’éthique et inapproprié de pratiquer la circoncision à des fins thérapeutiques dans le cas où la recherche aurait mis en évidence d’autres techniques tout aussi efficaces et moins invasives. » [30, T.d.A.]
Le cas particulier de la circoncision néonatale et des États-Unis
Même les organisations médicales issues de pays anglo-saxons, dans lesquels la circoncision néonatale s’est répandue au XXe siècle, ne recommandent plus cette pratique, à l’image de la Société canadienne de pédiatrie, [31] du Collège royal australasien des médecins [32] et de l’Association médicale britannique. [33] Quant à l’Académie américaine de pédiatrie (AAP), même si elle a renoncé à la recommander, elle publie en 2012 un document intitulé Circumcision Policy Statement qui continue à prétendre que « les avantages de la circoncision néonatale pour la santé l’emportent sur les risques ». [34]
Le docteur Christian Castagnola, vice-président de l’Association française d’urologie (AFU) et responsable du Comité d’Éthique et de Déontologie de l’AFU, explique :
« En raison principalement de l’absence de bénéfice médical et du risque de complications de cette chirurgie, des problèmes éthiques soulevés par la circoncision et en particulier de l’absence de consentement de l’enfant, aucune société savante ne recommande la circoncision systématique en prophylaxie. […] Seule l’[Académie américaine de pédiatrie] en août 2012 statue que “les avantages de la circoncision des nouveaux nés l’emportent sur les risques de la procédure. Mais que ces bénéfices ne sont pas assez importants pour recommander la circoncision en routine de tous les nouveaux nés mâles. Elle laisse la décision aux parents et recommande une prise en charge par les assurances afin de faciliter l’accès de cette chirurgie aux familles qui le désirent.” Cette décision a été largement critiquée par la communauté scientifique. » [35, lien ajouté par DaC]
En particulier, un groupe de 38 médecins issus de 16 pays européens et du Canada, dont des représentants de plusieurs associations médicales nationales, ont dénoncé les biais culturels des pédiatres américains au sujet de la circoncision dans l’article Cultural Bias in the AAP’s 2012 Technical Report and Policy Statement on Male Circumcision. [36]
Signe du malaise engendré par cette nouvelle politique, le docteur Alexandre Rotta a quitté l’Académie américaine de pédiatrie, dont il était membre depuis 24 ans, et a témoigné publiquement.
Dr Alexandre Rotta – Voir la vidéo sur YouTube
Màj mai 2023 : comme le souligne le site internet Circumcision Law Reform, la politique de l’Académie américaine de pédiatrie publiée en 2012 a expiré en 2017.
Le cas de la circoncision d’enfant pratiquée sans raison médicale
Au début du XXIe siècle, de nombreuses organisations de santé ont pris position contre la circoncision d’enfant pratiquée sans raison médicale, telles que l’Association Médicale Royale Néerlandaise, [37] l’Association Allemande de Pédiatrie, [38] la Société Danoise de Médecine Générale, [39] l’Association Médicale Danoise, [39] la Société Suédoise de Pédiatrie, [40] le comité d’éthique de l’Association Médicale Suédoise [41] ou encore l’Association Nordique de Sexologie Clinique. [42]
Ainsi, l’Association Médicale Danoise déclarait en 2016 :
« La circoncision de garçons sans indication médicale est inacceptable d’un point de vue éthique si l’intervention est réalisée sans le consentement éclairé de la personne qui subit l’opération. Une circoncision ne devrait donc pas être réalisée avant que le garçon n’ait 18 ans et qu’il soit en capacité de décider s’il s’agit d’une opération qu’il souhaite. » [43, T.d.A.]
Dans la conférence qui suit, le médecin canadien Christopher Guest explique que la circoncision pratiquée sans raison médicale sur un individu qui n’a pas consenti viole des principes fondamentaux de l’éthique médicale tels que le primum non nocere, l’autonomie et la proportionnalité (à partir de 1:10:30) :
Dr Christopher Guest – Voir la vidéo sur YouTube
En 2013, les médiateurs des enfants des pays nordiques ainsi que des représentants d’associations professionnelles de pédiatrie et de chirurgie pédiatrique signent une résolution qui dénonce la circoncision pratiquée sans raison médicale sur un enfant incapable de donner un consentement libre et éclairé. Ils demandent à leurs gouvernements respectifs de prendre les mesures nécessaires pour que les jeunes garçons puissent plus tard choisir par eux-mêmes s’ils veulent être circoncis ou non. [44]
Voici un entretien vidéo avec la pédiatre et médiatrice des enfants en Norvège, Anne Lindboe, réalisé un an auparavant :
Dre Anne Lindboe – Voir la vidéo sur YouTube
En France, dans le cadre de la 106ème édition du congrès de l’Association Française d’Urologie (AFU) qui s’est tenu en 2012, le comité d’éthique et de déontologie de l’AFU a tenu une table ronde intitulée « Ethique professionnelle et circoncision rituelle », pratique qualifiée de « dilemme moral pour les praticiens ». [45]
Appel au débat public
En Belgique, le Comité consultatif de Bioéthique a émis en 2017 un avis relatif « aux aspects éthiques de la circoncision non médicale chez le garçon mineur ». Droit au Corps a réagi en lui adressant cette lettre ouverte qui conclut :
Notre recommandation principale est « l’ouverture d’un débat public sur “les conditions du consentement à la circoncision” qui permette de dégager un consensus entre toutes les parties, point d’équilibre susceptible d’alléger un maximum de souffrances. »
Par cette position, Droit au Corps veut pointer deux limites des approches habituelles sur la circoncision :
1. certains débats ou projets de loi ciblent uniquement la circoncision rituelle, laissant dans un angle mort les circoncisions réalisées au nom de la médecine bien qu’injustifiées, notamment les circoncisions des enfants pour cause de « phimosis » ;
2. motivée par des raisons rituelles ou médicales, le constat actuel est l’absence d’un consentement libre et éclairé dans les deux cas, notamment concernant la perte du potentiel sexuel.
C’est la raison pour laquelle Droit au Corps pense que la meilleure façon pour la collectivité de « poser le problème » de la circoncision dans le débat, c’est en se centrant sur le point faible actuel des « conditions du consentement ». Typiquement, que ce soit pour des motivations religieuses ou médicales, les parents qui consentent à la circoncision de leur nouveau-né ne sont évidemment pas éclairés quant à la douleur extrême dont bien des bébés sont victimes depuis des siècles, sinon ils ne consentiraient sans doute pas à la souffrance de leur propre enfant, et la collectivité ne le permettrait pas non plus. Faire cesser la circoncision de nouveau-nés sans anesthésie efficace doit devenir la priorité des pouvoirs publics.
La circoncision blesse aussi les professionnels de santé
Les professionnels de santé peuvent être affectés par la circoncision sans raison médicale, que ce soient eux qui la pratiquent ou qu’ils en soient témoins.
Certains médecins, notamment lorsqu’ils sont encore en formation, peuvent se sentir obligés de participer à une telle opération ou ne pas réaliser immédiatement tous les tenants et aboutissants que cela implique.
Le docteur Schwartzman témoigne :
« J’ai eu l’occasion d’en faire une [circoncision]. C’était un des passages obligés de la formation. J’en ai fait une, et c’était horrible. Je me suis senti très mal, le bébé a terriblement souffert et c’est la dernière que j’aie jamais faite. » [46, T.d.A.]
Le docteur Fleiss décrit son expérience ainsi :
« J’ai fait des centaines de circoncisions […]. Pendant que je circoncisais un enfant, je me concentrais sur l’opération et non pas sur l’enfant. J’étais inattentif aux cris agonisants provenant de l’enfant parce que j’avais appris à l’école de médecine que l’enfant ne peut pas sentir la douleur, et s’il la sent, il ne s’en rappellera pas […]. Un jour, pendant que je circoncisais un bébé, ses cris se sont soudainement enregistrés dans mon cerveau. Et depuis ce jour-là, je n’ai plus circoncis de bébés. J’avais compris qu’en tant que pédiatre, j’étais lié par le devoir d’être un avocat et un protecteur des bébés et des enfants. Circoncire un enfant est une trahison du code éthique du médecin. » [47, traduction]
Le docteur George Denniston raconte :
« Je regrette amèrement la seule fois où j’ai dû pratiquer une circoncision. Je suis indigné de ne pas avoir eu l’occasion d’étudier la circoncision en fac de médecine ou de me demander si cela pouvait servir à traiter quoi que ce soit. J’en veux à l’interne qui m’a ordonné de le faire sans aucune supervision ni assistance. En fait, on m’a traité de la même manière que l’on traite aujourd’hui les jeunes parents inexpérimentés. Les médecins leur disent qu’il faut pratiquer une circoncision. Et c’est déjà fini avant que les parents aient le temps d’y réfléchir. Il est alors trop tard pour faire marche arrière, et tout le monde doit en subir les conséquences. J’étais étudiant en médecine, donc j’ai une grande part de responsabilité dans cette histoire. À ce moment-là, j’ai clairement violé la règle d’or (je n’aurais certainement pas voulu que l’on me fasse la même chose), le principe fondateur de l’exercice médical, « D’abord, ne pas nuire », ainsi que les sept principes du code d’éthique de l’Association médicale américaine. Bien sûr, je n’en avais pas conscience à l’époque, tout comme les étudiants en médecine d’aujourd’hui. Je sais maintenant qu’il n’y a pas d’indication médicale qui justifie une circoncision néonatale de routine. En lisant les témoignages de milliers d’hommes qui m’ont écrit pour me raconter personnellement le préjudice qu’ils ont subi, je réalise l’ampleur des dégâts. Je me rends compte que j’ai violé le droit fondamental de mon patient à jouir de l’intégrité de son corps ; tout ce qu’il pouvait faire était hurler de toutes ses forces. C’était il y a un certain temps déjà, mais c’est comme si c’était hier. » [48, T.d.A.]
Son expérience malheureuse a amené le docteur Denniston à créer l’association Doctors Opposing Circumcision (Docteurs Opposés à la Circoncision), en 1995.
Dr George Denniston – Voir la vidéo sur YouTube
Dans cette vidéo, la doctoresse Michelle Storms explique qu’avoir pratiqué des circoncisions l’a négativement affectée et que c’est encore un problème pour elle des années après :
Dre Michelle Storms – Voir la vidéo sur YouTube
Certains professionnels de santé invoquent la clause de conscience en matière de circoncision : ils refusent de réaliser ou de participer à une opération si celle-ci n’est pas médicalement justifiée et si le patient ne peut y consentir. [49] Un exemple historique est celui d’infirmières américaines qui ont fondé l’association Nurses for the Rights of the Child (Infirmières pour les droits de l’enfant), dont le professeur Sami Aldeeb raconte la genèse :
« L’histoire de cette organisation a commencé en octobre 1986, lorsque quatre infirmières de St-Vincent à Santa Fe (Nouveau-Mexique) ont décidé de ne plus participer à des circoncisions d’enfants. Elles ont informé la direction de leur décision, mais la direction a jugé qu’elles n’avaient pas de raisons de refuser leur participation.
Après quatre ans, ces infirmières ont estimé qu’elles n’avaient pas à demander l’autorisation pour prendre une position morale. Vingt autres infirmières se sont jointes à elles. Trois de ces infirmières sont de religion juive. En octobre 1992, elles se sont déclarées objecteuses de conscience à la circoncision. En septembre 1993, le responsable des infirmières leur a interdit de donner des informations aux parents contre la circoncision masculine sans l’autorisation du médecin. En avril 1994, il les a sommées de participer aux circoncisions, mais elles ont persisté dans leur refus. Ceci a conduit à une détérioration du climat au sein de l’hôpital et il a fallu recourir à un arbitrage pour résoudre le problème.
Après de long mois de tractations un accord a été trouvé en janvier 1995, consigné dans un document intitulé Mémorandum d’entente concernant la procédure de circoncision. Dans ce document, l’administration accepte que les infirmières objecteuses de conscience soient libérées de leur devoir de participer à la circoncision, y compris les préparatifs qui la précèdent et les soins qui la suivent. Il suffit pour cela que l’infirmière adresse une lettre au responsable des infirmières signifiant sa qualité d’objecteuse.
En juin 1995, deux infirmières, Mary Conant et Betty Katz Sperlich (une juive) ont convoqué une conférence de presse dans laquelle elles ont annoncé la fondation de leur association. Elles ont commencé alors une campagne pour l’introduction de l’anesthésie afin de soulager la douleur de l’enfant, tout en considérant cela comme une étape vers l’abolition totale de la circoncision. Cette association informe les parents juifs qu’il existe une circoncision non sanglante et donne les adresses des groupes qui peuvent les aider.
Comme conséquence de l’effort de ces infirmières, le taux de circoncision dans l’hôpital où elles travaillent est tombé de 20 à 6%. Des médecins ont abandonné la pratique de la circoncision, d’autres ont pris leur retraite ou se sont transférés à d’autres hôpitaux. D’autres font l’opération dans leurs cliniques privées, ce qui laisse aux parents le temps de réfléchir avant de procéder à la circoncision de leurs enfants. Signalons enfin qu’une infirmière a donné sa démission parce qu’elle refuse de recevoir de l’argent gagné par l’hôpital grâce à des circoncisions. » [50, lien ajouté par DaC]
En 2019, un chirurgien pédiatre français confie à Droit au Corps :
« Nous sommes nombreux dans la profession à penser que la circoncision pratiquée sans motif médical très sérieux est éthiquement inacceptable et c’est pourquoi beaucoup d’entre-nous refusent d’en faire. Certains continuent néanmoins parce qu’ils redoutent que cela se fasse dans de mauvaises conditions. » [51]
Que faire si mon fils a été circoncis ?
Droit au Corps reçoit fréquemment des messages de parents désemparés après que leur fils ait subi une circoncision.
Pour les aider, une page spéciale est mise en place : Que faire si mon fils a été circoncis ?
Résumé
Au XXe siècle, il était courant pour les médecins de recommander trop facilement la circoncision, dans un contexte où le prépuce était déconsidéré et son ablation banalisée.
Au XXIe siècle, il ne peut plus être ignoré que la circoncision peut engendrer des souffrances lourdes, pour la vie entière. En cas de trouble de la santé du pénis, l’option radicale qu’est l’ablation du prépuce doit être considérée seulement en ultime recours. Une gamme de traitements bien moins invasifs, dommageables et coûteux doit être considérée en première intention.
Ce sont les mauvaises pratiques qui sont à l’origine de biens des troubles. En particulier, le décalottage de l’enfant par un tiers peut provoquer des infections voire endommager le prépuce au point de rendre une chirurgie nécessaire.
La science a révélé que la circoncision n’est médicalement nécessaire pour l’enfant que dans l’unique cas d’une rare maladie de peau (BXO/LSA) et seulement si les traitements plus légers ont échoué. Mieux encore, la découverte de nouveaux traitements, comme une technique de préputioplastie présentée par des chercheurs français en 2015, laisse penser que la circoncision ne serait plus jamais médicalement nécessaire chez l’enfant.
L’ablation du prépuce réalisée sans raison médicale sur un patient incapable de donner un consentement libre et éclairé est contraire à l’éthique médicale. Les professionnels de santé doivent refuser de participer à de telles opérations, lesquelles peuvent aussi les impacter négativement.
*
Suite du dossier : Faille de santé publique sur le pénis : histoire, état des lieux et perspectives
Références
1. Edwards SK, Bunker CB, Ziller F, van der Meijden WI. 2013 European guideline for the management of balanoposthitis. Int J STD AIDS. 2014;25(9):615-626.
2. Phimosis & Balanitis, Doctors Opposing Circumcision, 2016
3. Wisard M. Balanite. Planète Santé, dernière mise à jour 22/11/13
4. Balanitis, CIRP, 2008
5. Conservative Treatment Alternatives, Doctors Opposing Circumcision, 2016
6. Infections urinaires de l’enfant, Doctissimo, Mis à jour le 20 septembre 2018
7. Balanitis Xerotica Obliterans: Conservative Treatment Options, CIRP, 2008
8. Lichen Scléreux, Thérapeutique dermatologique, 2019
9. Infections urinaires – HUG – DMCPRU – Service de médecine de premier recours – 2013
10. Urologie, Réussir les ECNi, 4ème édition, Collège Français des urologues, Elsevier Masson, 2018 : Chapitre 11 – Infections urinaires de l’enfant et de l’adulte
11. Tout savoir sur l’infection urinaire ou cystite, Passeport Santé, Mise à jour : janvier 2014
12. Circumcision and urinary tract infection, CIRP, 2009
13. Urinary Tract Infections (UTIs), Doctors Opposing Circumcision, 2016
14. La cystite existe-elle chez l’homme ?, Doctissimo, 2018
15. L’infection urinaire, Naître et grandir, Mise à jour : Septembre 2019
16. Le diagnostic et la prise en charge des infections urinaires chez les nourrissons et les enfants, Société canadienne de pédiatrie, 2014
17. Les infections urinaires, Soins de nos enfants, Mise à jour : juin 2014
18. Paraphimosis, Passeport Santé, 2018
19. Paraphimosis, Urgence CHU Sainte-Justine, 2018
20. Denniston G, Milos M. Sexual Mutilations: A Human Tragedy. Springer US, 1997
21. Naouri A. Ne touchez plus au prépuce de l’enfant. Le Généraliste 1986 : 868.
22. Conservative Treatment of Phimosis: Alternatives to Radical Circumcision, CIRP, 2006
23. Binet A, François-Fiquet C, Bouche-Pillon MA (2015) Retour d’expérience d’une nouvelle technique de préputioplastie comme alternative à la circoncision. Ann Chir Plast Esthet. doi: 10.1016/j.anplas.2015.01.003
24. Frein court, Les Cliniques Marois, non daté (date de consultation : 06/11/2019)
25. Dur de décalotter ? Assouplis ton prépuce !, Dr Catherine Solano et Tasante.com le 01/03/2012
26. Beaugé M. The causes of adolescent phimosis. Br J Sex Med 1997; Sept/Oct: 26.
27. Hill George. Phimosis: Non-retractile foreskin. Version 25. genitalwholeness. 2012 May 28. Consulté le 01/11/2019
28. Code de déontologie médicale, Article 40 – Risque injustifié
29. Code de déontologie médicale, Article 41 – Mutilation
30. British Medical Association. The law and ethics of male circumcision: guidance for doctors. Journal of Medical Ethics 2004;30:259-263.
31. La circoncision néonatale, Société canadienne de pédiatrie, 2015
32. Circumcision of infant males, The Royal Australasian College of Physicians, 2010
33. Non-therapeutic male circumcision (NTMC) of children ethics toolkit, British Medical Association, 2016
34. Circumcision Policy Statement, American Academy of Pediatrics, 2012
35. Éditorial du 25/02/2014 : Circoncision, l’inévitable débat !, Christian Castagnola, 2014 – Page supprimée du site de l’Association Française d’Urologie, mais retrouvée via Web Archive.
36. Frisch M, Aigrain Y, Barauskas V, Bjarnason R, Boddy SA, Czauderna P, de Gier RP, de Jong TP, Fasching G, Fetter W, Gahr M, Graugaard C, Greisen G, Gunnarsdottir A, Hartmann W, Havranek P, Hitchcock R, Huddart S, Janson S, Jaszczak P, Kupferschmid C, Lahdes-Vasama T, Lindahl H, MacDonald N, Markestad T, Märtson M, Nordhov SM, Pälve H, Petersons A, Quinn F, Qvist N, Rosmundsson T, Saxen H, Söder O, Stehr M, von Loewenich VC, Wallander J, Wijnen R. Cultural bias in the AAP’s 2012 Technical Report and Policy Statement on male circumcision. Pediatrics. 2013 Apr;131(4):796-800. doi: 10.1542/peds.2012-2896. Epub 2013 Mar 18. PMID: 23509170.
37. L’Association Médicale Royale Néerlandaise condamne la circoncision, Droit au Corps, 2011
38. L’Association Allemande de Pédiatrie condamne la circoncision, Droit au Corps, 2012
39. Danemark : les médecins qualifient la circoncision de mutilation, Droit au Corps, 2014
40. Les pédiatres suédois condamnent la circoncision infantile, Droit au Corps, 2012
41. Swedish, Danish medical groups call for ban on ritual circumcisions, Jewish Telegraphic Agency, 2014
42. L’Association Nordique de Sexologie contre la circoncision des enfants, Droit au Corps, 2013
43. Frisch M. Denmark Doctors Declare Circumcision Of Healthy Boys ‘Ethically Unacceptable’, HuffPost, 2017
44. Pays nordiques : une résolution appelle à interdire la circoncision des enfants, Droit au Corps, 2013
45. Circoncision rituelle : « un dilemme moral pour les chirurgiens », Medscape, 2012
46. Circoncision et trauma : un psychiatre explique (vidéo), Droit au Corps, 2015
47. Aldeeb Abu-Sahlieh, Sami A.: Circoncision masculine – circoncision féminine: débat religieux, médical, social et juridique, L’Harmattan, 2001, p. 209.
48. Circumcision Harms Physicians Too, Doctors Opposing Circumcision, 2019
49. The law and ethics of male circumcision: guidance for doctors, Journal of Medical Ethics 2004;30:259-263.
50. Aldeeb Abu-Sahlieh, Sami A.: Circoncision masculine – circoncision féminine: débat religieux, médical, social et juridique, L’Harmattan, 2001, p. 444.
51. Echange téléphonique avec Droit au Corps, 2019
52. Le traitement du Lichen Scléreux du prépuce par injection de PRP, vidéo du Dr Sébastien Beley, 2022
53. Dr. Sébastien Beley: Comment traiter un phimosis sans opération?, vidéo du Dr Sébastien Beley, 2021
Mis à jour le 12/04/2024 (traductions)
